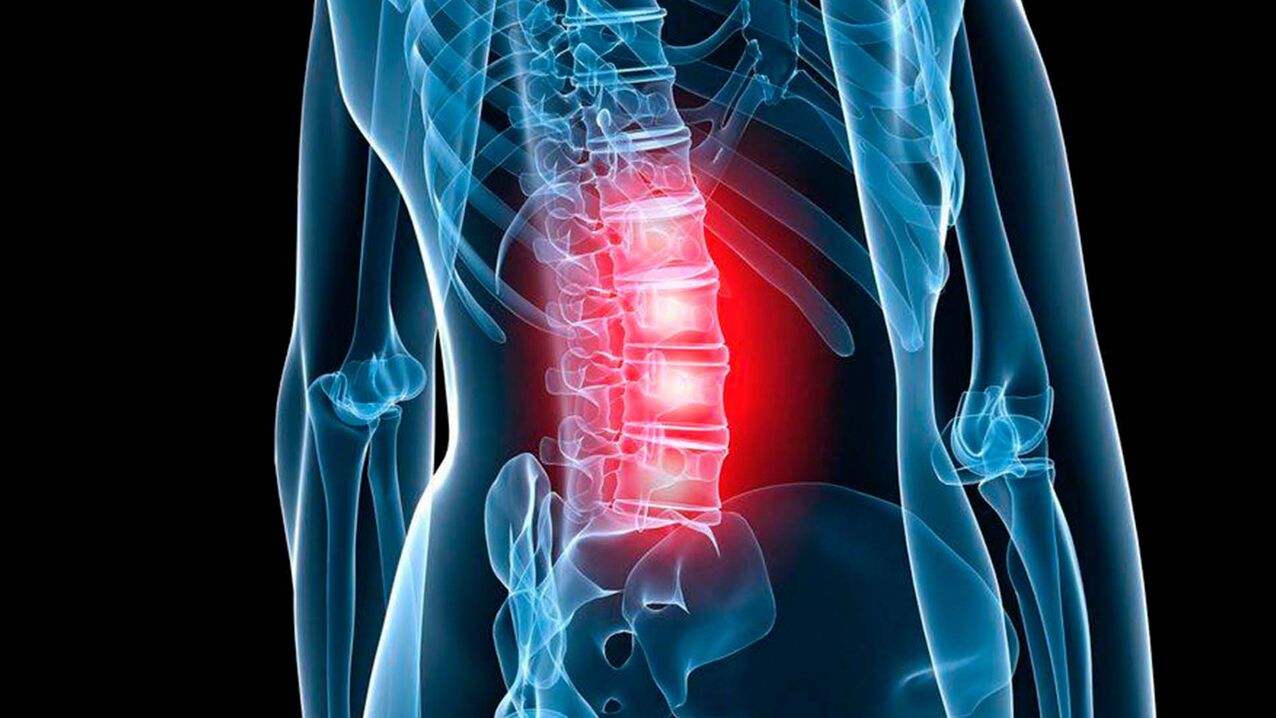
La columna lumbar es muy móvil y al mismo tiempo sufre un gran estrés, independientemente del estilo de vida y el trabajo de una persona. Por tanto, la osteocondrosis de la columna lumbar es uno de los casos más habituales de esta enfermedad. Afecta tanto a hombres como a mujeres, más comúnmente entre los 25 y 30 años, pero recientemente la enfermedad se ha vuelto mucho más joven. La osteocondrosis de la región lumbar progresa de manera constante sin tratamiento y, en última instancia, incluso puede provocar discapacidad.
causas
La osteocondrosis es una enfermedad degenerativa en la que los discos intervertebrales comienzan a colapsar, hay un cambio en la distancia entre las vértebras y los discos intervertebrales, hay un desplazamiento de las vértebras entre sí, seguido de irritación o compresión de la médula espinal. , terminaciones nerviosas y vasos sanguíneos, que recorren la columna.
Las razones que conducen al desarrollo de osteocondrosis suelen ser consecuencia de una carga excesiva en la columna: levantamiento de objetos pesados, exceso de peso, lesiones de espalda, falta de ejercicio. Las enfermedades que provocan trastornos metabólicos, falta de sueño, estrés y mala alimentación empeoran significativamente la situación.
Síntomas
Un síntoma común de la osteocondrosis lumbar es el dolor en la zona lumbar. Pueden ocurrir durante la actividad física, en reposo, al cambiar de postura, etc. Las sensaciones de dolor pueden irradiarse, es decir, extenderse más allá del área donde se pellizca el nervio, por ejemplo, irradiarse a la pierna.
A medida que la deformación de las vértebras empeora, resulta doloroso realizar incluso movimientos muy simples: doblarse, girar, etc. , empeorando significativamente la calidad de vida. También pueden ocurrir síntomas de un trastorno genitourinario, incluida la micción involuntaria.
Complicaciones
Sin un tratamiento oportuno y adecuado, la deformación progresiva de los discos intervertebrales puede provocar complicaciones graves: la columna pierde flexibilidad y movimientos simples como doblarse y girar ya no son posibles debido al dolor. Si la enfermedad progresa durante mucho tiempo, es posible que se produzcan complicaciones que se extiendan al área urogenital e inflamación del nervio ciático debido al pellizco de los nervios por los crecimientos óseos. El dolor puede ocurrir incluso al toser o al realizar poca actividad física.
Tratamiento
Como regla general, los medicamentos para la osteocondrosis solo brindan un alivio temporal y reducen el dolor. Algunos de ellos calientan los músculos y aumentan localmente la circulación sanguínea superficial. Sin embargo, esto claramente no es suficiente para la restauración completa del tejido cartilaginoso. Especialmente si se pellizcan los nervios y los vasos sanguíneos. Por tanto, los síntomas de la enfermedad suelen reaparecer rápidamente.
Debido al desarrollo de la enfermedad, no solo sufre la propia columna, sino también los músculos, los vasos sanguíneos e incluso los órganos internos. El trabajo de un médico osteópata no se centra en tratar los síntomas externos de la enfermedad, sino en identificar y eliminar la causa fundamental de su aparición.
El tratamiento osteopático no tiene contraindicaciones para el tratamiento de la osteocondrosis y es cómodo y seguro para pacientes de todas las edades. En el 90% de los casos ayuda a evitar el tratamiento quirúrgico y, además, es igualmente eficaz en cualquier fase de la enfermedad. Especialmente con problemas con los órganos internos que se deben al atrapamiento de la médula espinal y sus raíces. Además, el tratamiento osteopático es obligatorio para pacientes con hernias y hernias de disco. Es completamente seguro y extremadamente eficaz. Según nuestras observaciones, este es probablemente el método de tratamiento más eficaz.
Dolor lumbar, entumecimiento que se extiende a las piernas, sensación de que las piernas literalmente se caen, incapacidad para doblarse, girar y caminar normalmente: estos son los síntomas más comunes de la osteocondrosis lumbar.
La osteocondrosis lumbar es una "enfermedad de la civilización" que está directamente relacionada con la postura erguida del ser humano. La enfermedad causa rigidez de movimiento y dolor de espalda. Estos síntomas impiden llevar un estilo de vida activo y pueden provocar enfermedades más graves, incluso de órganos internos. Con la osteocondrosis de la columna lumbar, cualquier movimiento brusco o levantar pesas puede provocar un dolor intenso en la zona lumbar.
No hay dos pacientes iguales. Cada uno es único. En nuestra práctica, nos encontramos con diagnósticos en los que la lista de enfermedades parecía una cita de una enciclopedia médica. Por ejemplo, la paciente Anastasia, 69 años: enfermedad de las arterias coronarias, angina de pecho, hipertensión en estadio II, colecistitis crónica, quiste en el riñón izquierdo, proceso endometrial hiperplásico. Y finalmente, osteocondrosis de la columna lumbar, poliosteoartrosis, osteoporosis. ¿Cómo podemos ayudar a un paciente así? ¿Con tantas enfermedades graves desatendidas? ¿Y qué tiene que ver la osteocondrosis lumbar?
El significado del tratamiento, desde el punto de vista de los médicos de nuestros centros, es restaurar la velocidad y el volumen del flujo sanguíneo a través de la circulación sistémica mediante la realización de ejercicios secuenciales del primer, segundo y tercer piso del cuerpo, es decir. h. Dirigido a las piernas, el estómago y la espalda.
En ausencia de una circulación sanguínea normal en la columna lumbar, así como en la columna, hay una falta de oxígeno, lo que afecta el funcionamiento normal de todo el cuerpo, con énfasis en los órganos internos de la pelvis pequeña. De ahí toda una gama de enfermedades, desde los órganos internos hasta el sistema cardiovascular.
Al examinar a pacientes con osteocondrosis lumbar, solemos notar una tensión excesiva de los músculos paravertebrales de las zonas torácica y espinal, falta de elasticidad de los músculos del muslo y de las extremidades inferiores en general, es decir, rigidez muscular.
La mayoría de los pacientes no pueden alcanzar las puntas de los dedos de los pies con las manos y, a menudo, ni siquiera con las rodillas. Los músculos están tan debilitados que ya no pueden soportar bien su propio peso corporal, y mucho menos realizar tareas domésticas sencillas.
La columna lumbar, como parte más estresada, está expuesta cada día a numerosas cargas estáticas y dinámicas y, por lo tanto, se la considera, con razón, una de las más vulnerables. La osteocondrosis de la columna lumbar, cuyos síntomas y tratamiento se analizarán en este artículo, es un verdadero "flagelo" para los pacientes mayores de 35 años.
Osteocondrosis lumbares una patología caracterizada por el desarrollo de trastornos distróficos en los discos intervertebrales de la columna lumbosacra. Los discos intervertebrales garantizan la flexibilidad y movilidad de la columna. Sin embargo, debido a la influencia de una serie de factores, su estructura se altera, pierden fuerza, elasticidad y turgencia, lo que puede provocar la aparición de protuberancias y, posteriormente, una fractura vertebral, así como pellizcos de las terminaciones nerviosas y raíces.
En la clínica puede someterse a un tratamiento para la osteocondrosis lumbar. La búsqueda oportuna de ayuda médica profesional es una oportunidad para detener procesos destructivos y restaurar la salud de su columna.
causas
La osteocondrosis lumbar puede ocurrir debido a varios factores:
- Lesiones de ácido espinal;
- sobrecargas estáticas y dinámicas en la columna;
- distribución incorrecta de la carga en la columna;
- movilidad vertebral;
- actividad física intensa;
- estilo de vida sedentario;
- cambios relacionados con la edad.
Manifestaciones clínicas
Las manifestaciones clínicas de la osteocondrosis lumbar en las etapas iniciales no se expresan claramente en forma de movilidad limitada y rigidez. Sin embargo, a medida que avanza la enfermedad, aparecen síntomas de dolor localizados en las regiones lumbar y de la espalda. El dolor se irradia al sacro, las piernas y (a veces) a los órganos pélvicos. Al girar y doblar, el dolor aumenta y, a menudo, se vuelve insoportable. Además, se observan los siguientes síntomas:
- movimiento limitado;
- Curvatura, "torveza", escoliosis en la columna lumbar;
- calambres musculares;
- Cojera en una o ambas piernas;
- sensación de debilidad, alteración de la sensibilidad de la piel de las piernas, reflejos reducidos, con compresión de las terminaciones nerviosas.
diagnóstico
Antes de prescribir un tratamiento para la osteocondrosis de la columna lumbar, los especialistas realizan exámenes de diagnóstico integrales que les permiten hacer un diagnóstico correcto, determinar el grado de desarrollo de la patología y sus consecuencias para la columna y todo el cuerpo del paciente. Incluyen:
osteocondrosis– una de las enfermedades más comunes del siglo XXI.
Un estilo de vida sedentario, trabajo sedentario, mala nutrición, estrés constante: todos estos factores eventualmente conducen al desgaste del cartílago intervertebral.
El cartílago pierde su elasticidad, se vuelve quebradizo y la enfermedad progresa, lo que empeora significativamente la calidad de vida.
Los pacientes con osteocondrosis experimentan problemas de diversa complejidad: desde dolor hasta disfunción de los órganos internos.
Las razones del desarrollo de la osteocondrosis también son:
- Cambios relacionados con la edad
- Lesiones del ácido vertebral.
- Trastornos posturales
- raquiocampsis
- Pie plano
- Predisposición hereditaria
- ejercicio excesivo
Síntomas de la osteocondrosis lumbar.
Los síntomas de la osteocondrosis lumbar son, en particular, dolor en la espalda o la zona lumbar, agravado por movimientos bruscos y cambios de postura, que se irradia a las nalgas y las piernas, la pared abdominal anterior y la ingle, acompañado de ardor, hormigueo, entumecimiento y Aparición de "piel de gallina".
Además, con la osteocondrosis lumbar se reduce la sensibilidad de la piel en los muslos, las nalgas y las piernas y, más raramente, en los pies. Hay un aumento de escalofrío en las piernas, sensación de debilidad en las piernas y curvatura de la columna lumbar.
Debe saber que, en la mayoría de los casos, la causa de las quejas de dolor en la zona lumbar es precisamente la osteocondrosis de la columna lumbar.
Los pacientes con osteocondrosis de la columna lumbar requieren un tratamiento adecuado y oportuno. De lo contrario, progresa la destrucción de cartílagos, ligamentos y vértebras, lo que puede provocar disfunción de los órganos internos y discapacidad.
La medicina reconstituyente moderna puede mejorar significativamente la condición de los pacientes con osteocondrosis lumbar. Se pueden lograr mejoras significativas mediante el uso de varios métodos, que incluyen fisioterapia, acupuntura, toma de medicamentos, masajes terapéuticos y mucho más, según prescripción individual.
Osteocondrosis lumbar- una forma muy común de osteocondrosis. Ocurre tanto en hombres como en mujeres. Los propios pacientes a menudo "diagnostican" erróneamente un "nervio lumbar pinzado", ya que el dolor que surge con la osteocondrosis lumbar se concentra en la zona sacra.
Generalmente, el dolor es el síntoma principal de esta enfermedad. Viene en diferentes intensidades. Algunas personas sufren de dolor que se produce después de estar sentado o durmiendo durante mucho tiempo, otros sufren de dolor "punzante" y punzante. En este caso, el dolor se produce cuando el paciente adopta una posición incómoda. Debido al dolor intenso, una persona no puede sentarse arriba.
Dolor en la zona sacra.causado por terminaciones nerviosas pellizcadas, hinchazón de los músculos y raíces nerviosas pellizcadas. El dolor también puede ocurrir debido a la irritación de los ligamentos lumbares.
Dolor lumbaraumenta con casi cada movimiento del cuerpo, especialmente al inclinarse hacia adelante. Incluso un simple estornudo o tos provoca un aumento del dolor.
Sin embargo, la osteocondrosis lumbar tiene otros síntomas. Inicialmente se trata de trastornos de la sensibilidad de la piel, los músculos de las piernas y la mitad inferior del cuerpo. Algunos pacientes también experimentan un debilitamiento de los reflejos tendinosos de las piernas y, en casos especialmente graves, incluso su desaparición completa. La osteocondrosis es un factor en el desarrollo de la escoliosis de la columna lumbar, especialmente en niños y ancianos.
La osteocondrosis lumbar también presenta los siguientes síntomas clínicos:
Síntoma de osteocondrosis lumbar.y al mismo tiempo la complicación más desagradable es la inestabilidad vertebral. El disco intervertebral deja de fijar la vértebra. Como resultado, la columna lumbar prácticamente se "desliza" del sacro bajo tensión, lo que provoca un dolor intenso e insoportable. Además, en esta patología se altera la función de los órganos internos, lo que afecta principalmente al sistema genitourinario. Osteocondrosis lumbar afecta la potencia del hombre y provoca problemas ginecológicos en la mujer.
Desafortunadamente, la medicina moderna aún no ha inventado un remedio que pueda resolver este problema de forma rápida y sencilla. El tratamiento de la osteocondrosis es muy complejo y a largo plazo. Debe ser integral, sólo así se podrán lograr buenos resultados.
Las medidas de tratamiento para la osteocondrosis lumbar incluyen:
En casos particularmente graves, se puede realizar una intervención quirúrgica.
ENTratamiento de la osteocondrosisEl tratamiento en el sanatorio es muy eficaz.
En caso de exacerbación de la osteocondrosis, al paciente se le prescribe reposo en cama. Además, el paciente debe recostarse sobre un colchón duro.
En caso de ataques graves, el paciente debe moverse lo menos posible y acudir a un especialista. Un neurólogo participa en el diagnóstico y tratamiento de la osteocondrosis.
Si se detecta alguno de los síntomas anteriores se debe consultar a un neurólogo.
Puede concertar una cita llamando al 8 (928) 337-60-60.
Osteocondrosis de la espalda baja.
De todas las enfermedades del sistema nervioso periférico, la osteocondrosis de la columna representa el 80%, de las cuales el 60-80% afecta la columna lumbar, que consta de 5 vértebras. En el 40% de las personas, los primeros signos de la enfermedad aparecen entre los 30 y 35 años. En la vejez, al 90% de las personas se les diagnostica osteocondrosis espinal. Las sensaciones dolorosas ocurren en 7 de cada 10 personas; la exacerbación puede durar de 6 a 16 meses.
Etapas de desarrollo
1. - la aparición de enfermedades degenerativas que afectan las terminaciones nerviosas y alteran el riego sanguíneo. El proceso inflamatorio provoca dolor que se irradia a las piernas. El paciente siente ocasionalmente una sensación de hormigueo en la espalda y las nalgas. Aparece después de un esfuerzo físico intenso.
2. - Se destruye la cubierta exterior del disco intervertebral (anillo fibroso). La distancia entre las vértebras disminuye y las terminaciones nerviosas se comprimen, lo que provoca un dolor agudo e intenso. Los síntomas son especialmente pronunciados al caminar.
3. Debido a la movilidad excesiva de las vértebras, se comprimen las fibras musculares y las terminaciones nerviosas. Hay calambres, entumecimiento, ardor, hernia: desplazamiento del disco intervertebral hacia la médula espinal.
4. - el crecimiento de exostosis patológicas en la estructura ósea. La columna literalmente se "petrifica", la artrosis progresiva y la falta de tratamiento provocan la inmovilización del paciente.
Razones para el desarrollo
La enfermedad se desarrolla lentamente y bajo la interacción de varias circunstancias, es decir, el desarrollo de la enfermedad depende de la influencia no de uno, sino de varios factores:
Falta de ejercicio (inactividad física), trabajo sedentario, baja actividad física. A primera vista no son peligrosos. Sin embargo, con una exposición prolongada se debilita el tono muscular, el llamado "corsé muscular", que sostiene la columna y los órganos internos, por lo que la inactividad física provoca la disfunción de varios sistemas: la circulación sanguínea, la respiración y la digestión.
Exceso de peso. Con un IMC (índice de masa corporal de Quetelet) superior a 25 kg/m2, el sobrepeso supone una carga adicional para el cuerpo: ejerce presión sobre la columna, sobrecarga las articulaciones y perjudica el suministro de sangre.
Procesos patológicos endocrinos. El desequilibrio hormonal, la disfunción de las glándulas suprarrenales y la glándula tiroides "ralentizan" el metabolismo del cuerpo. Los cambios hormonales frecuentes "lavan" el calcio del tejido óseo, debilitándolo y quebradizo.
Dieta desequilibrada. La comida rápida popular y asequible cubre completamente las necesidades energéticas del cuerpo, pero es absolutamente inútil en términos de saturar el cuerpo con las vitaminas y microelementos necesarios.
Los hombres cuyos trabajos implican una actividad física importante tienen muchas más probabilidades de desarrollar osteocondrosis lumbar.
Síntomas de la osteocondrosis lumbar.
El dolor es el principal marcador de la aparición de la enfermedad y su localización. Se puede realizar un diagnóstico preliminar en función del tipo de aparición, frecuencia y duración. Muy a menudo, los pacientes con osteocondrosis lumbar experimentan dolor que se irradia a la pierna, la ingle y el coxis. En posición horizontal los síntomas desaparecen.
Los nervios espinales se extienden desde el tronco de la columna hasta varias partes del cuerpo. Cada nervio es responsable de un área específica. A esto se le llama "inervación segmentaria", por lo que el nervio afectado "reacciona" en una zona determinada: así se manifiesta el "síndrome radicular".
El mapa del nervio espinal le permite identificar el dolor en un área específica de la columna: C1-C8 - 8 columna cervical, T1-T12 - 12 columna torácica, L1-L5 - 5 columna lumbar, S1-S5 - 5 área sacra , C0 - 2 zona del cóccix. Signos de osteocondrosis según la inervación segmentaria:
L3-L4 – reflejo débil de la rodilla, entumecimiento parcial, pérdida episódica de sensación en la parte anterior del muslo;
L4-L5 – debilidad muscular, el paciente es incapaz de fijar el cuerpo cuando está parado sobre los talones, el dolor y las alteraciones sensoriales se extienden al área desde la zona lumbar hasta las nalgas, así como a lo largo de toda la superficie lateral del muslo (desde de arriba a abajo).
L5-S1 – Temblor de los músculos de la pantorrilla, incapacidad para ponerse de puntillas, dolor en la parte posterior del muslo.
En casos raros, las arterias radiculares también están involucradas en el proceso destructivo, que desencadena un derrame cerebral, una patología peligrosa en la que el paciente sufre paresia y parálisis, así como disfunción de los órganos pélvicos.
Síntomas del reflejo del dolor.
Lumbago o lumbago (¡no ciática en este caso! ): dolor agudo. Cualquier movimiento desagradable, incluso estornudar y toser, provoca un calambre. El paciente cambia espontáneamente de postura y la mueve hacia un lado. Intentar adoptar una posición vertical desencadena un nuevo lumbago.
La lumbodinia es un dolor sordo y doloroso que se produce en un lado. Los períodos de remisión van seguidos de una exacerbación que gradualmente se convierte en un dolor intenso.
Lumboisquialgia: se producen sensaciones dolorosas en la pierna.
Los efectos secundarios de la enfermedad no son tan típicos y pueden confundirse fácilmente con síntomas de otro problema: disminución de la sudoración (hipohidrosis), palidez de la piel en la zona afectada debido a la mala circulación sanguínea, sequedad intensa y descamación.
diagnóstico
En la etapa inicial se realiza una historia clínica completa del paciente. El panorama general debe complementarse con las conclusiones de un cirujano, ortopedista, neurólogo y reumatólogo. Los especialistas someten al paciente a un examen visual para evaluar cambios en la postura, el tono muscular y la sensibilidad de la piel.
La radiografía se realiza para el diagnóstico primario de osteocondrosis lumbar de primer grado; se utiliza para examinar el estado de los discos intervertebrales, patologías de la médula espinal, así como para evaluar el estado general de la columna. Sin embargo, este tipo de diagnóstico no proporciona información completa sobre los tejidos afectados.
La tomografía computarizada (TC) es un examen altamente sensible que utiliza un haz de radiación ionizante. La tomografía computarizada registra el grado de deformación del disco intervertebral, los procesos inflamatorios en la membrana de la médula espinal y las terminaciones nerviosas en una imagen corte por corte.
La resonancia magnética (MRI) muestra el estado general de la masa muscular, los vasos sanguíneos y los ligamentos. Detecta tumores y procesos inflamatorios.
La mielografía es una forma de evaluar visualmente el estado de la médula espinal y las raíces nerviosas mediante la inyección de un agente de contraste con una aguja en la cavidad llena de líquido cefalorraquídeo entre la piamadre y la aracnoides de la columna. Al igual que la tomografía computarizada, la MTP y la radiografía, el procedimiento se realiza en tiempo real.
El examen neurológico de la sensibilidad y los reflejos en patologías es un complejo de estudios que incluye un método de detección para estudiar la simetría de las extremidades, probar la sensibilidad a las vibraciones y evaluar los reflejos de Babinsky, Chaddock y Oppenheiman.
Tratamiento de la osteocondrosis lumbar.
La eficacia del tratamiento conservador se consigue mediante una combinación de fármacos de diferentes grupos, masajes y terapia manual. Sin embargo, en la etapa 3, la osteocondrosis lumbar ya no se puede curar con métodos conservadores, se requiere intervención quirúrgica. Uno de los métodos quirúrgicos para la osteocondrosis es la microdiscectomía. Esta es una operación neuroquirúrgica para extirpar una hernia sin dañar las estructuras nerviosas. Se realiza bajo anestesia general. El paciente ya puede caminar al tercer día.
Terapia con medicamentos (para las etapas 1-2)
- Analgésicos para aliviar el dolor: locales (ungüentos, geles), orales (tabletas, suspensiones), intramusculares (soluciones inyectables).
- Medicamentos antiinflamatorios no esteroides para prevenir el desarrollo del proceso inflamatorio. Reduce la temperatura, elimina la hinchazón. Los más utilizados son geles y tabletas y, en casos más graves (inflamación del nervio ciático), inyecciones. El curso Prima dura de 7 a 14 días.
- Relajantes musculares. Prescrito en la fase aguda para los calambres musculares, así como durante la fase de remisión para consolidar el efecto.
- Condroprotectores. Bloquea los procesos destructivos en los discos intervertebrales, promueve la regeneración y mejora el metabolismo en el tejido del cartílago.
- Complejos vitamínicos del grupo B. Mejoran la conducción nerviosa.
- Diuréticos. Reduce la hinchazón.
Como ayuda de emergencia en el momento de una exacerbación, se utilizan inyecciones fuertes: un bloqueo paravertebral, que conduce a una pérdida temporal de sensibilidad.
prevención
- Estilo de vida activo combinado con actividad física moderada;
- Elección de calzado cómodo o, si es necesario, ortopédico;
- control del peso corporal;
- Duerma únicamente sobre un colchón y una almohada ortopédicos.
- Mobiliario de oficina únicamente con respaldo plano;
- Rechazo de cargas pesadas en la espalda y la columna. Al transportar objetos pesados, la carga debe distribuirse uniformemente entre ambas manos.
























